
La vitamine D
Renseignements généraux
SOS Enfants a essayé de rendre le contenu plus accessible Wikipedia par cette sélection des écoles. Parrainage d'enfants aide les enfants du monde en développement à apprendre aussi.

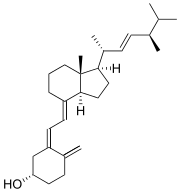
La vitamine D est un groupe de liposoluble prohormones, les deux formes principales de vitamine D qui sont deux (ou ergocalciférol) et la vitamine D 3 (ou cholécalciférol). Le terme vitamine D se réfère également à metabolites et d'autres analogues de ces substances. La vitamine D 3 est produite dans la peau exposée au soleil, en particulier ultraviolet rayonnement B.
La vitamine D joue un rôle important dans le maintien de la systèmes d'organes.
- La vitamine D régule les calcium et phosphore niveaux dans le sang en favorisant leur absorption de nourriture dans le intestins, et par la promotion de la réabsorption de calcium dans les reins .
- Il favorise la formation d'os et minéralisation et est essentielle pour le développement d'une forte intact et squelette. Cependant, à des niveaux très élevés, il favorisera la la résorption de l'os.
- Il inhibe sécrétion d'hormone parathyroïdienne dans le glande parathyroïde.
- La vitamine D affecte le système immunitaire en favorisant la phagocytose, l'activité anti-tumorale, et les fonctions immunomodulatrices.
La carence en vitamine D peut résulter d'un apport insuffisant couplé avec l'exposition au soleil insuffisante, les troubles qui limitent son absorption, les conditions qui nuisent à la conversion de la vitamine D dans Active métabolites, tels que troubles hépatiques ou rénaux, ou, plus rarement, par un certain nombre de troubles héréditaires. La carence résulte de la minéralisation osseuse altérée, et conduit à des maladies osseuses adoucissantes, rachitisme chez les enfants et l'ostéomalacie chez l'adulte, et contribue éventuellement à l'ostéoporose. Les recherches ont montré qu'une carence en vitamine D est lié au cancer du côlon et, plus récemment, au cancer du sein. Preuves contradictoires Liens carence en vitamine D à d'autres formes de cancer. Les faibles niveaux de vitamine D semblent être associés à un risque plus élevé de crise cardiaque chez les hommes, selon un rapport publié dans le 9 juin 2008 de Archives of Internal Medicine.
Formulaires
Plusieurs formes ( vitamères) de vitamine D ont été découverts. Les deux formes principales sont la vitamine D 2 ou ergocalciférol, et de la vitamine D 3 ou cholécalciférol.
- La vitamine D 1: composé de masse moléculaire de ergocalciférol avec lumistérol, 1: 1
- La vitamine D 2: ergocalciférol ou calciférol (fabriqué à partir de ergostérol)
- La vitamine D 3: cholécalciférol (fabriqué à partir de 7-déhydrocholestérol dans la peau).
- La vitamine D 4: 22-dihydroergocalciferol
- 5 La vitamine D: sitocalciferol (fabriqué à partir de 7-dehydrositosterol)
Chimiquement, les différentes formes de vitamine D sont sécostéroïdes; ce est à dire, cassé-ouverte stéroïdes. La différence structurelle entre la vitamine D 2 et de vitamine D 3 est dans leur des chaînes latérales. La chaîne latérale de D 2 contient une double liaison entre les carbones 22 et 23, et un groupe méthyle sur le carbone 24.
La vitamine D 2 est dérivé d' fongiques et végétales sources, et ne est pas produit par le corps humain. La vitamine D 3 est dérivé de sources animales et se effectue à la peau lorsque 7-déhydrocholestérol réagit avec UVB lumière ultraviolette au longueurs d'onde entre 270 à 300 nm, avec la synthèse de pointe se produisant entre 295 à 297 nm. Ces longueurs d'onde sont présents dans la lumière du soleil au niveau de la mer quand le soleil est plus de 45 ° au-dessus de l'horizon, ou lorsque le indice UV est supérieure à 3. À ce élévation solaire, qui se produit tous les jours dans les tropiques , tous les jours pendant les saisons de printemps et d'été dans les régions tempérées, et presque jamais dans les cercles arctiques , des quantités suffisantes de vitamine D 3 peuvent être faites dans la peau après seulement dix à quinze minutes d'exposition au soleil au moins deux fois par semaine sur le visage, les bras, les mains, ou le dos sans protection solaire . Avec plus longue exposition aux rayons UVB, un équilibre est atteint dans la peau, et de la vitamine dégrade tout simplement aussi vite qu'il est généré.
Chez les humains, D 3 est aussi efficace que D 2 à augmenter les niveaux de l'hormone de la vitamine D en circulation; Cependant, chez certaines espèces, telles que le rat, la vitamine D 2 est plus efficace que D 3. La vitamine D 2 et D 3 sont utilisés pour la supplémentation alimentaire humaine, et formes pharmaceutiques comprennent calcitriol (1 alpha, 25-dihydroxycholécalciférol), et doxercalciférol calcipotriene.
Biochimie
La vitamine D est une prohormone, ce qui signifie qu'il n'a pas d'activité de l'hormone elle-même, mais est convertie en hormone active la 1,25-D par l'intermédiaire d'un mécanisme de synthèse étroitement régulé. La production de vitamine D dans la nature apparaît toujours à exiger la présence d'une lumière UV; même la vitamine D dans les denrées alimentaires est finalement dérivé d'organismes, des champignons pour les animaux, qui ne sont pas capables de synthétiser, sauf par l'action de la lumière du soleil à un moment donné dans la chaîne synthétique. Par exemple, les poissons contiennent de la vitamine D seulement parce qu'ils existent en définitive de calories provenant des algues marines qui synthétisent la vitamine D dans les eaux peu profondes de l'action des UV solaire.
La production dans la peau

La peau est composée de deux couches principales: la couche intérieure appelée derme, composé en grande partie de la tissu conjonctif, et la partie extérieure, de diluant épiderme. L'épiderme est constitué de cinq couches; de l'extérieur vers intérieur ils sont: la stratum corneum, stratum lucidum, stratum granulosum, stratum spinosum, et stratum basale.
La vitamine D 3 est produite dans le photochimique peau de 7-déhydrocholestérol. Les plus fortes concentrations de 7-déhydrocholestérol se trouvent dans la couche épidermique de la peau, en particulier dans la couche basale et stratum spinosum. La production de pré-vitamine D 3 est donc plus grande dans ces deux couches, alors que la production dans les autres couches est inférieure.
Synthèse de la peau implique le rayonnement UVB qui pénètre efficacement que les couches de l'épiderme de la peau. Alors que 7-Dehydrocholesterol absorbe la lumière UV à longueurs d'onde entre 270 à 300 nm, une synthèse optimale se produit dans une bande étroite de spectres UVB entre 295 à 300 nm. Isomérisation de pointe se trouve à 297 nm. Ce segment étroit est parfois appelé D-UV. Les deux facteurs les plus importants qui régissent la production de pré-vitamine D 3 est la quantité (intensité) et la qualité (de longueur d'onde appropriée) de l'irradiation UVB d'atteindre la 7-déhydrocholestérol profonde dans la strate basale et stratum spinosum.
Un facteur déterminant de la production de vitamine D 3 dans la peau est la présence et la concentration de mélanine. fonctions de mélanine comme un filtre de lumière dans la peau, et par conséquent la concentration de mélanine dans la peau est liée à la capacité de la lumière UVB de pénétrer les couches de l'épiderme et atteindre le 7-déhydrocholestérol contenant stratum basale et stratum spinosum. Dans des circonstances normales, les quantités suffisantes de 7-déhydrocholestérol (environ 25 à 50 ug / cm² de peau) sont disponibles dans le stratum spinosum et stratum basale de la peau humaine pour répondre aux besoins en vitamine D de l'organisme, et la teneur en mélanine ne modifie pas la quantité de vitamine D qui peut être produite. Ainsi, les personnes ayant une teneur plus élevée de mélanine de la peau tout simplement besoin de plus de temps dans la lumière du soleil pour produire la même quantité de vitamine D que les individus avec la teneur en mélanine inférieure. Comme indiqué ci-dessous, la quantité de temps une personne a besoin pour produire une quantité donnée de vitamine D peut également dépendre de la distance de la personne de l'équateur et de la saison de l'année.
mécanisme de synthèse (formulaire 3)
| 1. La vitamine D 3 est synthétisé à partir de 7-déhydrocholestérol, un dérivé de cholestérol, qui est ensuite photolyse par la lumière ultraviolette dans six électrons conrotatoire électrocyclique réaction. Le produit est pré-vitamine D 3. |  |
| 2. Pré-vitamine D 3 puis isomérise spontanément à la vitamine D 3 dans un hydrure antarafaciale [1,7] Sigmatropic changement. | 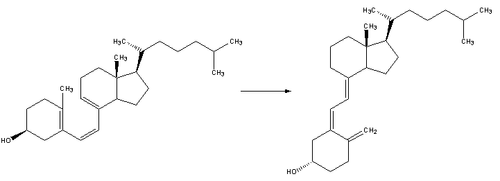 |
| 3. Que ce soit dans la peau ou ingéré, la vitamine D 3 (cholécalciférol) est alors hydroxylée dans le foie en 25-hydroxycholécalciférol (25 (OH) D 3 ou calcidiol) par l'enzyme 25-hydroxylase produit par hépatocytes, et stockées jusqu'à ce qu'il soit nécessaire. 25-hydroxycholécalciférol est en outre hydroxylé dans les reins par l'enzyme 1α-hydroxylase, en deux métabolites dihydroxylées, le 1,25-dihydroxycholécalciférol hormone biologiquement active principale (1,25 (OH) 2D ou 3 calcitriol) et 24R, 25 (OH) 2D 3. Cette conversion se produit d'une manière strictement réglementée. Le calcitriol est représenté en bas à droite (carbone hydroxylé 1 est sur l'anneau inférieur à droite, carbone hydroxylé 25 est à l'extrémité supérieure droite). |  |
Mécanisme d'action
Une fois que la vitamine D est produite dans la peau ou dans les aliments consommés, il est converti en le le foie et le rein , pour former la 1,25 dihydroxyvitamine D, (1,25 (OH) 2 D) sous la forme physiologiquement active de la vitamine D (où "D" est un indice utilisé sans qu'il soit fait référence à D 2 ou D 3). Suite à cette conversion, la forme hormonale active de la vitamine D est libérée dans la circulation, et en se liant à une protéine porteuse dans le plasma, vitamine protéine (VDBP) de liaison D, il est transporté vers différents organes cibles.
La forme douée d'activité hormonale de la vitamine D médie ses effets biologiques en se liant à la récepteur de la vitamine D (VDR), qui est principalement situé dans la les noyaux de cellules cibles. La liaison de calcitriol pour la VDR permet le VDR d'agir comme un facteur de transcription qui module la l'expression des gènes des protéines de transport (tels que TRPV6 et calbindine), qui sont impliqués dans l'absorption du calcium dans l'intestin.
Le récepteur de la vitamine D appartient au superfamille des récepteurs nucléaires de récepteurs stéroïdes / d'hormones thyroïdiennes, et VDR sont exprimés par les cellules dans la plupart organes, y compris le cerveau , le cœur , peau, gonades, prostate, et sein. VDR activation dans l'intestin, les os, le rein, les cellules de la glande parathyroïde et conduit au maintien de calcium et de phosphore dans les niveaux le sang (à l'aide de l'hormone parathyroïdienne et la calcitonine) et pour le maintien de la contenu osseuse.
Le VDR est connue pour être impliquée dans la prolifération cellulaire, différenciation. La vitamine D a également affecte le système immunitaire , et VDR sont exprimés dans plusieurs les globules blancs, y compris et les monocytes activés T et Cellules B.
Nutrition
Seuls les poissons est naturellement riche en vitamine D, donc beaucoup de l'apport de vitamine D dans le monde industrialisé est de produits enrichis, y compris le lait , lait de soja et céréales de petit déjeuner ou des suppléments.
Un calcidiol de sang (25-hydroxy-vitamine D) est le niveau moyen accepté pour déterminer la vitamine D état nutritionnel. Le niveau optimal de 25-hydroxyvitamine D est de 35 à 55 ng / ml; avec un peu de débat parmi les scientifiques médicaux pour une valeur légèrement supérieure.
Les É.U Apports nutritionnels pour l'apport suffisant (AS) de vitamine D pour les nourrissons, les enfants et les hommes et femmes âgés de 19 à 50 est 5 microgrammes / jour (200 UI / jour). Plus l'apport adéquates à 10 microgrammes / jour (400 UI / jour) pour les hommes et femmes âgés de 51 à 70 et jusqu'à 15 microgrammes / jour (600 UI / jour) après l'âge de 70. Ces débits de dose seront trop faibles pendant l'hiver mois-dessus de 30 ° de latitude. En l'absence d'exposition au soleil, 1000 UI de cholécalciférol est nécessaire quotidien pour les enfants. 4000 UI de vitamine D peut être nécessaire pour les adultes absent UVB d'été.

Compte tenu de ses avantages pour la santé apparents, La Société canadienne du cancer recommande que les adultes non-blanches prennent 1000 UI par jour toute l'année et les blancs prennent ce montant à l'automne et l'hiver. La Société canadienne de pédiatrie recommande 2000 UI par jour pour les femmes enceintes et allaitantes.
Dans les aliments
Saison, géographiques latitude , moment de la journée, la couverture nuageuse, le smog , et écran solaire affectent exposition aux rayons UV et la synthèse de la vitamine D dans la peau, et il est important pour les personnes ayant une exposition limitée au soleil d'inclure de bonnes sources de vitamine D dans leur alimentation.
Dans certains pays, les aliments tels que le lait , yogourt, margarine, spreads de pétrole, céréales de petit déjeuner, pâtisseries et du pain sont enrichis de vitamine D 2 et / ou de la vitamine D 3, afin de minimiser le risque de carence en vitamine D. Aux États-Unis et au Canada, par exemple, le lait enrichi fournit généralement 100 UI par verre, ou un quart de l'apport adéquat estimé pour les adultes de plus de 50 ans.

Les aliments enrichis représentent les principales sources alimentaires de vitamine D, que très peu d'aliments contiennent naturellement des quantités importantes de vitamine D.
Les sources naturelles de vitamine D comprennent:
- Les huiles de foie de poisson, comme l'huile de foie de morue, une Tbs. (15 ml) fournit 1.360 UI
- Les espèces de poissons gras, tels que:
- Champignons fournissent plus de 2 700 UI par portion (env. 3 oz ou 1/2 tasse) de la vitamine D 2, se ils sont exposés à seulement 5 minutes de lumière UV après avoir été récoltés; ce est une des quelques sources à base de produits alimentaires naturelles de vitamine D pour végétaliens.
- Un ensemble oeuf , 20 UI
Carence
La carence en vitamine D peut résulter: un apport insuffisant couplé avec l'exposition au soleil insuffisante, les troubles qui limitent son absorption, les conditions qui nuisent à la conversion de la vitamine D dans Active métabolites, tels que troubles hépatiques ou rénaux, ou, plus rarement, par un certain nombre de troubles héréditaires. La carence résulte de la minéralisation osseuse altérée, et conduit à des maladies osseuses adoucissantes, rachitisme chez les enfants et l'ostéomalacie chez l'adulte, et contribue éventuellement à l'ostéoporose.
Maladies causées par une carence

Le rôle de l'alimentation dans le développement de rachitisme a été déterminée par Edward Mellanby entre 1918-1920. En 1921, Elmer McCollum identifié une substance anti-rachitique trouvé dans certaines graisses pourraient empêcher le rachitisme. Parce que la substance nouvellement découvert a été la quatrième vitamine identifié, il a été appelé la vitamine D. Le 1928 Prix Nobel de chimie a été décerné à Adolf Windaus, qui a découvert le stéroïde 7-déhydrocholestérol, le précurseur de la vitamine D.
La carence en vitamine D est connu pour causer plusieurs maladies osseuses, notamment:
- Le rachitisme, une maladie de l'enfance caractérisées par une croissance contrôlée, à et la difformité, de la os longs. Le premier signe de subclinique carence en vitamine D est Craniotabes, ramollissement anormal ou amincissement du crâne.
- L'ostéomalacie , un trouble osseux amincissement qui se produit exclusivement chez les adultes et est caractérisé par une faiblesse musculaire proximale et la fragilité des os.
- L'ostéoporose, une affection caractérisée par réduite la densité minérale osseuse et l'augmentation de la fragilité osseuse.
Avant la fortification de produits laitiers avec de la vitamine D, le rachitisme était un problème majeur de santé publique. Aux États-Unis, le lait a été enrichi avec 10 microgrammes (400 UI) de vitamine D par quarts depuis les années 1930, conduisant à une baisse spectaculaire du nombre de cas de rachitisme.
Zinc et fer sont souvent jugés peu réglementé ou même déficient en carence en vitamine D. La vitamine D améliore les activités de La vitamine A et de zinc réduit la toxicité de la vitamine A, tandis que fer réduit la toxicité de zinc . Ces quatre sont considérés comme faisant partie de la pathologie de la maladie d'Alzheimer , Parkinson et certaines neuropathies périphériques, y compris Le syndrome des jambes sans repos
La vitamine D peut aussi être malnutrition liée à une sensibilité accrue à plusieurs maladies chroniques telles que l'hypertension , la tuberculose , le cancer , la maladie parodontale, la sclérose en plaques , la douleur chronique, la dépression, la schizophrénie , trouble affectif saisonnier, la maladie artérielle périphérique et plusieurs y compris les maladies auto-immunes le diabète de type 1 (voir rôle dans l'immunomodulation ).
Les groupes à risque accru de carence
Les besoins en vitamine D augmentent avec l'âge, tandis que la capacité de la peau à convertir 7-déhydrocholestérol en pré-vitamine D 3 diminue. En outre, la capacité des reins de convertir calcidiol en sa forme active diminue également avec l'âge, d'où la nécessité d'accroître la supplémentation en vitamine D chez les personnes âgées. Un consensus a conclu que pour la prévention de fracture ostéoporotique optimale de la concentration en calcidiol de sang doit être supérieure à 30 ng / mL, ce qui correspond à 75 nmol / L. Un milliard de personnes dans le monde sont actuellement carence en vitamine D, si 75 nmol / L est utilisée comme valeur de coupure de l'insuffisance.
L'Association américaine de pédiatrie conseille supplémentation en vitamine D de 200 UI / jour (5 ug / j) dès la naissance. (1 UI de vitamine D est l'équivalent biologique de 0,025 ug cholécalciférol / ergocalciférol). La Société canadienne de pédiatrie recommande que les femmes enceintes ou qui allaitent envisager de prendre 2000 UI / jour, que tous les bébés qui sont allaités exclusivement au sein reçoivent un supplément de 400 UI / jour, et que les bébés vivant au-dessus de 55 degrés de latitude obtenir 800 UI / jour d'Octobre à Avril . Santé Canada recommande 400 UI / jour (10 ug / j). Tandis que lait maternisé est généralement enrichi de vitamine D, le lait maternel ne contient pas des niveaux significatifs de la vitamine D, et les parents sont généralement conseillé d'éviter d'exposer les bébés prolongée au soleil. Par conséquent, les nourrissons qui sont exclusivement allaités sont susceptibles de nécessiter une supplémentation en vitamine D au-delà de la petite enfance, en particulier sous les latitudes septentrionales. Liquid "gouttes" de la vitamine D, comme un seul nutriment ou combinée avec d'autres vitamines, sont disponibles dans l'eau en fonction ou des préparations à base d'huile ("Baby Ddrops (R)" en Amérique du Nord, ou "Vigantol (R) d'huile" en Europe ). Cependant, les bébés peuvent être exposés au soleil en toute sécurité pendant de courtes périodes; aussi peu que 10 minutes par jour sans un chapeau peuvent suffire, en fonction du lieu et de la saison. La vitamine D utilisée dans les suppléments et les préparations pour nourrissons ne se distingue pas de l'efficacité de celle produite naturellement par le corps. Le risque de surdosage ne est pas présent à l'exposition naturelle à la lumière du soleil, parce que la capacité de la peau à produire de la vitamine D est auto-limitation (production de la peau est pensé pour refléter la dose de vitamine D à laquelle notre évolution optimisée biologie humaine). En revanche, il faut prendre soin de limiter la consommation orale chez les nourrissons à pas plus de 1 000 UI (25 mcg) par jour, pour les adultes ou pas plus de 10 000 UI (250 mcg) par jour.
Les personnes obèses peuvent avoir des niveaux inférieurs de la forme circulante de la vitamine D, probablement en raison de réduit biodisponibilité, et sont plus à risque de carence. Pour maintenir les niveaux sanguins de calcium, des doses de vitamine D thérapeutique sont parfois administrés (jusqu'à 100 000 UI ou 2,5 mg par jour) chez les patients qui ont eu leurs glandes parathyroïdes enlevés (le plus souvent patients en dialyse rénale qui ont eu hyperparathyroïdie tertiaire, mais aussi pour les patients atteints de hyperparathyroïdie primaire) ou avec hypoparathyroïdie. Les patients souffrant de maladies chroniques une maladie du foie ou troubles de malabsorption intestinale peuvent également nécessiter des doses plus élevées de vitamine D (jusqu'à 40 000 UI ou 1 mg (1,000 microgrammes) par jour).
L'utilisation de écran solaire avec un facteur de protection solaire (FPS) de 8 inhibe plus de 95% de la production de vitamine D dans la peau. Des études récentes ont montré que, suite à la réussite de " Slip-Slop-Slap "campagne de santé encourageant Australiens pour couvrir lorsqu'il est exposé à la lumière du soleil pour prévenir cancer de la peau, une augmentation du nombre d'Australiens et Néo-Zélandais est devenu carence en vitamine D. Ironiquement, il ya des indications que la carence en vitamine D peut conduire au cancer de la peau. Pour éviter vitamine dermatologues carence en D recommandent la supplémentation ainsi que l'utilisation de crème solaire.
La réduction de la pigmentation des individus à peau claire tendance à laisser plus de lumière du soleil pour être absorbé, même à des latitudes plus élevées, réduisant ainsi le risque de carence en vitamine D. Cependant, à la hausse latitudes (supérieures à 30 °) pendant les mois d'hiver, l'angle diminué des rayons du soleil, la réduction des heures de jour, vêtements de protection par temps froid, et moins d'heures d'activité en dehors, diminuer l'absorption de la lumière du soleil et de la production de vitamine D . Parce que actes de mélanine comme un soleil-bloc, prolongeant le temps nécessaire pour produire la vitamine D, obscurité personnes à peau, en particulier, peuvent nécessiter un supplément de vitamine D pour éviter les carences à des latitudes plus élevées. En Juin 2007, La Société canadienne du cancer a commencé à recommander que tous les Canadiens adultes envisager de prendre 1000 UI de vitamine D pendant l'automne et l'hiver (lorsque généralement latitude nord du pays empêche la production de soleil stimulé suffisamment de vitamine D). Aux latitudes inférieures à 30 ° où la lumière du soleil et de la longueur du jour sont plus cohérente, la supplémentation en vitamine D peut ne pas être nécessaire. Les individus vêtus de revêtements de corps entier pendant toute leur activité de plein air, plus particulièrement des femmes portant burquas à la lumière du jour, sont à risque de carence en vitamine D. Cela pose un risque pour la santé liés au mode de vie surtout pour les femmes résidant conservatrice Nations musulmanes dans le Moyen-Orient , mais aussi pour les adeptes strictes dans d'autres parties du monde.
Dose excessive
La vitamine D stockée dans le corps humain comme calcidiol (25-hydroxy-vitamine D) dispose d'un grand volume de distribution et une longue demi-vie (environ 20 à 29 jours). Cependant, la synthèse de l'hormone bioactif de la vitamine D est étroitement réglementé et la toxicité de la vitamine D se produit généralement que si des doses excessives (formulaires de prescription ou analogues rodenticides) sont prises. Bien que les niveaux de produits alimentaires et de concentration pilule de vitamine D normales sont trop faibles pour être toxique chez les adultes, en raison de la haute vitamine A contenu dans foie de morue huile, il est possible d'atteindre des niveaux toxiques de la vitamine A (mais pas de vitamine D) par cette voie, se il est pris en multiples de la dose normale dans une tentative d'augmenter l'apport de vitamine D. La plupart des cas historiques de surdosage en vitamine D eu lieu en raison de la fabrication et des accidents industriels.
L'exposition au soleil pendant des périodes de temps prolongées ne provoque pas de vitamine D toxicité. Ce est parce que dans environ 20 minutes de l'exposition aux ultraviolets chez les personnes à peau légères (3-6 fois plus longtemps pour la peau pigmentée) la concentration des précurseurs de la vitamine D produite par la peau parvenir à un équilibre , et toute outre de la vitamine D qui est produit est dégradé. La production maximale endogène avec une exposition pleine de corps à la lumière du soleil est 250 mg (10 000 UI) par jour.
La dose sécuritaire à long terme exact de la vitamine D ne est pas entièrement connu, mais des doses allant jusqu'à 250 microgrammes (10 000 UI) / jour chez les adultes sains sont soupçonnés d'être en sécurité., Et tous les cas connus de toxicité de la vitamine D avec hypercalcémie ont impliqué la consommation ou plus de 1 000 microgrammes (40 000 UI) / jour. Les É.U Apports nutritionnels de référence apport maximal tolérable (AMT) de vitamine D pour les enfants et les adultes est de 50 microgrammes / jour (2 000 UI / jour), avec la preuve que cette valeur est trop faible par un facteur de 5. Chez les adultes, la consommation durable de 2500 microgrammes / jour (100 000 UI) peut produire une toxicité dans quelques mois. Pour les nourrissons (de la naissance à 12 mois) l'UL tolérable est fixé à 25 microgrammes / jour (1 000 UI / jour), et a été montré des concentrations de vitamine D de 1 000 microgrammes / jour (40 000 UI) chez les nourrissons à produire une toxicité au sein de 1-4 mois. Aux États-Unis, l'exposition surdose de vitamine D a été rapporté par 284 individus en 2004, conduisant à une mort. Les Nutrition bureau États de référence »Le seuil de toxicité est de 500 à 600 microgrammes de vitamine D [] par poids corporel de kilogramme par jour." Les É.U EPA a publié une DL50 orale de 619 mg / kg chez les rats femelles.
Les taux sériques de calcidiol (25-hydroxy-vitamine D) sont généralement utilisés pour diagnostiquer la vitamine D surdosage. Chez les individus en bonne santé, des niveaux d'calcidiol sont généralement comprises entre 32 à 69 ng / mL (82 à 176 nmol / L), mais ces teneurs peuvent atteindre jusqu'à 15 fois plus élevée dans les cas d'intoxication à la vitamine D. Les taux sériques d'hormone de vitamine D bioactif (1,25 (OH2) D) sont généralement normaux en cas de surdosage en vitamine D.
Certains des symptômes de toxicité de la vitamine D sont le résultat de hypercalcémie (un taux élevé de calcium dans le sang) causée par l'augmentation de l'absorption intestinale du calcium. La toxicité de la vitamine D est connue pour être une cause de l'hypertension artérielle. Symptômes gastro-intestinaux de toxicité de la vitamine D peuvent inclure anorexie, nausée et vomissement. Ces symptômes sont souvent suivis par polyurie (production excessive de urine), polydipsie (soif accrue), la faiblesse, la nervosité, prurit (démangeaisons), et finalement insuffisance rénale. D'autres signaux de la maladie rénale, y compris des niveaux élevés de protéines dans l'urine, urinaire jette, et une accumulation de déchets dans le sang peut également se développer. Dans une étude, hypercalciurie et la perte osseuse se sont produites dans quatre patients atteints documentée intoxication à la vitamine D. Une autre étude a montré un risque élevé de la cardiopathie ischémique lorsque 25D ci-dessus était 89 ng / mL.
Intoxication à la vitamine D est traitée par l'arrêt supplémentation en vitamine D, et en limitant l'apport en calcium. Si la toxicité est le taux de calcium dans le sang graves peuvent être encore réduits avec corticostéroïdes ou bisphosphonates. Dans certains cas, des dommages aux reins peuvent être irréversibles.
Rôle dans l'immunomodulation
La forme douée d'activité hormonale de la vitamine D assure la médiation immunologique effets en se liant à des récepteurs nucléaires de la vitamine D (VDR) qui sont présents dans des types de cellules immunitaires, y compris à la fois plus innée et adaptatif cellules du système immunitaire. Le VDR est exprimé de façon constitutive dans monocytes activés et en macrophages, cellules dendritiques, Cellules NK, T et Cellules B. En ligne avec cette observation, l'activation de la VDR a anti-puissante proliferative, pro- différenciation, et fonctions immunomodulatrices comprenant à la fois stimuler le système immunitaire et effets immunosuppresseurs.
Effets de VDR- des ligands, tels que l'hormone de la vitamine D, de cellules T comprennent la suppression de L'activation des lymphocytes T et l'induction de cellules T régulatrices, ainsi que les effets sur les modèles de sécrétion de cytokines. VDR-ligands sont également révélés affecter la maturation, la différenciation et la migration des cellules dendritiques, et inhibe l'activation des CD-dépendante cellule T, ce qui entraîne un état général de l'immunosuppression.
On a également montré ligands de VDR à augmenter l'activité des cellules tueuses naturelles, et d'améliorer la activité phagocytaire des macrophages. Hormone active de la vitamine D augmente aussi la production de cathélicidine, un peptide antimicrobien qui est produite dans les macrophages provoquées par des bactéries, virus et champignons . La carence en vitamine D tend à augmenter le risque d'infections, telles que la grippe et la tuberculose . Dans une étude de 1997, éthiopiens enfants souffrant de rachitisme étaient 13 fois plus susceptibles d'obtenir une pneumonie que les enfants sans rachitisme.
Ces propriétés immunorégulatrices indiquent que les ligands ayant un potentiel pour activer le VDR, y compris la supplémentation avec le calcitriol (ainsi que d'un certain nombre de modulateurs de synthèse), peuvent avoir des applications cliniques thérapeutiques dans le traitement de; les maladies inflammatoires ( la polyarthrite rhumatoïde, l'arthrite psoriasique), affections dermatologiques ( psoriasis, kératose actinique), l'ostéoporose, les cancers (prostate, du côlon, du sein, myélodysplasie, leucémie, de la tête et du cou carcinome spinocellulaire et le carcinome baso-cellulaire), et les maladies auto-immunes ( le lupus érythémateux disséminé, le diabète de type I, la sclérose en plaques ) et dans la prévention organe le rejet de greffe. Toutefois, les effets de la supplémentation en vitamine D, pour l'instant, restent floues, et la supplémentation peut être déconseillé pour les personnes ayant la sarcoïdose et autres maladies impliquant une hypersensibilité de la vitamine D.
Une étude de 2006 publiée dans le Journal de l'American Medical Association, a rapporté la preuve d'un lien entre une carence en vitamine D et l'apparition de la sclérose en plaques ; les auteurs avancent que cela est dû aux propriétés de suppression de la réponse immunitaire de la vitamine D.
Rôle dans la prévention et la récupération du cancer
L'hormone de la vitamine D, le calcitriol, se est avéré induire la mort de cancer des cellules in vitro et in vivo. Bien que l'activité anti-cancer de la vitamine D ne est pas entièrement comprise, on pense que ces effets sont médiés par des récepteurs de vitamine D exprimées dans les cellules cancéreuses, et peuvent être reliés à ses capacités immunomodulatrices. L'activité anti-cancer de la vitamine D observée dans le laboratoire a incité certains de proposer que la vitamine D peut être bénéfique dans le traitement ou la prévention de certains types de cancer.
Une recherche de la littérature médicale primaire et revue publiée entre 1970 et 2007 a révélé un nombre croissant de recherches soutenant l'hypothèse que la forme active de la vitamine D a des effets significatifs, de protection contre le développement du cancer. Les études épidémiologiques montrent une association inverse entre l'exposition au soleil, les taux sériques de 25 (OH) D, et les apports de vitamine D et le risque de développer et / ou survivre à un cancer. Les effets protecteurs du résultat de la vitamine D à partir de son rôle en tant que facteur de transcription nucléaire qui régule la croissance cellulaire, la différenciation, apoptose et une large gamme de mécanismes cellulaires centrales pour le développement du cancer. En 2005, les scientifiques ont publié un metastudy qui a démontré une corrélation entre l'apport bénéfique de la vitamine D et la prévention du cancer. Dessin d'un méta-analyse de 63 rapports publiés, les auteurs ont montré que l'apport de un mille unités supplémentaires internationales (UI) ou (25 microgrammes) de vitamine D par jour a réduit d'un individu risque de cancer du côlon de 50%, et sein et Risques de cancer de l'ovaire de 30%. La recherche a également montré un effet bénéfique de niveaux élevés de calcitriol sur les patients à un stade avancé cancer de la prostate. Une étude d'intervention randomisé portant sur 1200 femmes, publié en Juin 2007, rapporte que la supplémentation en vitamine D (1100 unités internationales (UI) / jour) a entraîné une réduction de 60% de l'incidence du cancer, au cours d'un essai clinique de quatre ans, se élevant à un 77 % de réduction pour les cancers diagnostiqués après la première année (et donc à l'exclusion des cancers plus susceptibles de provenir avant l'intervention de la vitamine D). En 2006, une étude au Northwestern University a constaté que la prise de l'US RDA de la vitamine D (400 UI par jour) réduit le risque de cancer du pancréas de 43% dans un échantillon de plus de 120.000 personnes à partir de deux enquêtes sur la santé à long terme.
Une étude de 2006 en utilisant des données sur plus de 4 millions de patients atteints de cancer de 13 pays différents a montré une différence marquée dans le risque de cancer entre les pays classés comme ensoleillée et les pays classés comme moins ensoleillée pour un certain nombre de différents cancers. La recherche a également suggéré que les patients atteints de cancer qui subissent une chirurgie ou un traitement dans l'été - et donc font plus de vitamine D endogène - ont une meilleure chance de survivre leur cancer que ceux qui subissent un traitement en hiver quand ils sont exposés à moins de soleil.
Cependant, une grande étude scientifique menée par le Institut national du cancer n'a trouvé aucun lien entre le statut en vitamine D de base et la mortalité globale par cancer. Ils ont trouvé que la vitamine D a été bénéfique dans la prévention cancer colorectal, qui a montré une relation inverse avec les taux sanguins "80 nmol / L ou plus associés à une réduction du risque de 72%".
Rôle dans la prévention de la maladie coronarienne
La recherche indique que la vitamine D peut jouer un rôle dans la prévention ou l'inversion la maladie coronarienne. Comme l'incidence du cancer, une qualitatives corrélations inverses a été trouvé entre l'incidence de la maladie coronarienne et les niveaux de vitamine D sérique de 32,0 par rapport à 35,5 ng / mL. Les niveaux de cholestérol ont été trouvés à être réduite dans jardiniers au Royaume-Uni pendant les mois d'été. Les crises cardiaques de pointe en hiver et en été dans le déclin des latitudes tempérées, tropicales mais pas. La question de la vitamine D dans la santé du cœur n'a pas encore été réglée. L'exercice peut expliquer en partie le bénéfice attribué à la vitamine D, car les niveaux de vitamine D sont plus élevés chez les personnes physiquement actives. En outre, il peut y avoir une limite supérieure après quoi diminuent avantages cardiaques. Une étude a révélé un risque élevé de cardiopathie ischémique en Inde du Sud chez les individus dont les niveaux de vitamine D étaient au-dessus de 89 ng / mL. Ces groupes résultats de soleil vivant ne se généralisent pas citadins soleil privé. Parmi un groupe avec l'exposition au soleil lourd, prendre un supplément de vitamine D peut entraîner des niveaux sanguins plus de la plage idéale, tandis que les citadins ne pas prendre un supplément de vitamine D peut tomber sous les niveaux reconnus comme idéal, et être au-dessus ou en dessous des niveaux préférables peut provoquer des effets nocifs négatifs sur la santé de chaque groupe.
Des chercheurs de l'École de médecine de Harvard à Boston signalés dans Circulation, le journal de l'American Heart Association, Janvier 2008 que la carence en vitamine D est associée à une augmentation de la pression artérielle élevée et risque cardiovasculaire. Les chercheurs ont suivi le niveau de vitamine D, la pression artérielle et d'autres facteurs de risque cardiovasculaire de 1739 personnes, d'une moyenne d'âge de 59 ans pendant 5 ans. Ils ont constaté que les personnes ayant de faibles niveaux de vitamine D avaient un risque 62% plus élevé d'un événement cardiovasculaire que ceux avec les niveaux de vitamine D normales.
